Рак легенів
Що таке рак легень?
Рак легенів - це злоякісне новоутворення, що розвивається зі слизового епітелію бронхіального дерева, бронхіальних залоз, а також тканини (паренхіми) легких.
По частоті це захворювання впевнено лідирує серед інших онкологічних захворювань: виявляється у 70 осіб зі 100 000.
Які чинники підвищують ймовірність виникнення раку легенів?
- спадкова схильність
- регулярний контакт з летючими канцерогенами (з азбестом, радоном, миш'яком)
- надмірне опромінення грудної клітки
- генетичні порушення
- деякі віруси
- проживання в умовах забрудненого навколишнього середовища
- хронічні обструктивні захворювання легень
- онкозахворювання верхніх дихальних шляхів і легенів в анамнезі
- зловживання алкоголем і недостатнє харчування.
Які симптоми можуть говорити про рак легенів?
Зверніться до лікаря при перших симптомах захворювання:
- тривалому підвищенні температури;
- сильній пітливості;
- свистячому звуці при диханні та сиплому голосі;
- слабкості;
- кашлі;
- болі в грудній клітці при кашлі або на вдиху;
- кров'яній мокроті;
- важкої задишки;
- зниженні ваги;
- погіршення загального стану.
При запущеному раку легенів розвиваються ускладнення - порушення прохідності бронхів, дихальна недостатність, легеневі кровотечі, спадання (закриття) легені, загальне виснаження.
Які діагностичні методи використовуються при постановці діагнозу?
Для діагностики раку легені застосовують:
- рентгенографію (ряд пухлин виявляють під час профілактичної флюорографії);
- оцінити поширеність метастазів і для контролю ефективності лікування;
- КТ, МРТ, ПЕТ-КТ найбільш інформативні методи діагностики патології, яківикористовуються для того, щоб:
- показати розташування, розмір і форму пухлини легені;
- знайти в грудях лімфатичні вузли більшого розміру, ніж зазвичай;
- перевірити, чи поширилася пухлина на інші частини тіла;
- провести біопсію.
Серед додаткових методів діагностики - бронхоскопія, яка дозволяє побачити карциному, яка виступає в просвіт бронхів, інфільтровані стінки бронхів або їх здавлювання, провести біопсію лімфатичних вузлів, розташованих поруч з трахеєю і бронхами.
Якщо сукупність проведених досліджень не дозволяє з повною достовірністю виключити захворювання, то виконують в якості завершального етапу діагностичну торакоскопію або торакотомию.
Додатково лабораторно призначаються:
- загальний аналіз крові і біохімічний аналіз крові;
- аналіз онкомаркерів: РЕА, CYFRA СА 21-1 і NSE рівень яких збільшується при розвитку раку.
Методи і вартість лікування ?
Якщо у Вас діагностовано рак легенів, фахівці нашої клініки розроблять план лікування спеціально для Вас.
Він буде створений, з огляду на Ваші особисті переваги та конкретної інформації про рак. Дуже складно назвати конкретну вартість лікування раку легенів в Києві і Україні, адже вона буде відрізнятися в кожному конкретному випадку. Ціна лікування раку легенів залежить від стадії раку, можливості видалення пухлини хірургічним шляхом, загального стану пацієнта, включаючи функцію легенів. Так само у вартість лікування входить тип анестезії, під час операції, і тривалість перебування в палаті.
Не варто забувати, що ціна лікування раку легенів залежить і від досвіду лікаря та його вченого звання.
Вам можуть запропонувати один або декілька з наступних методів лікування раку легені:
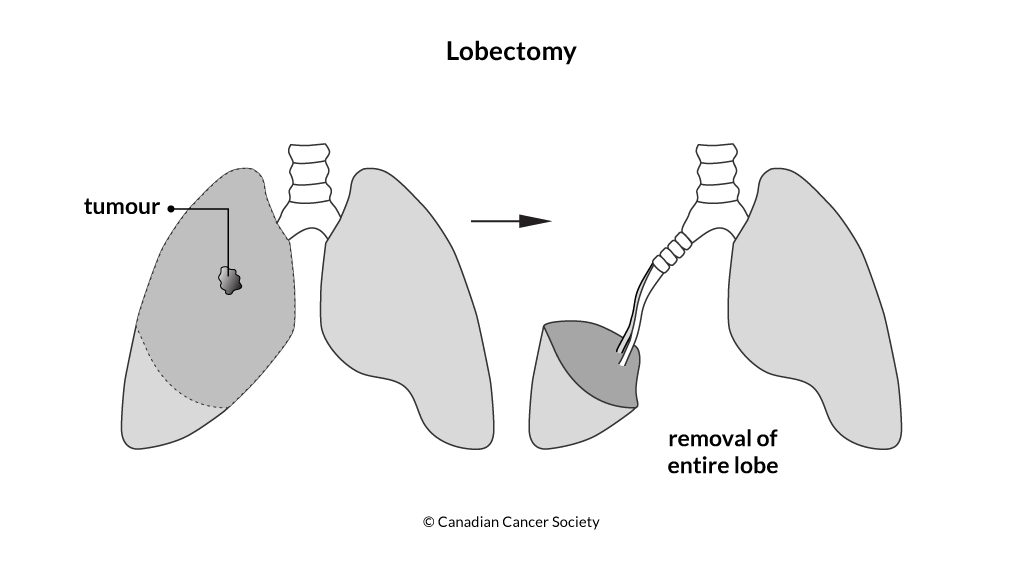
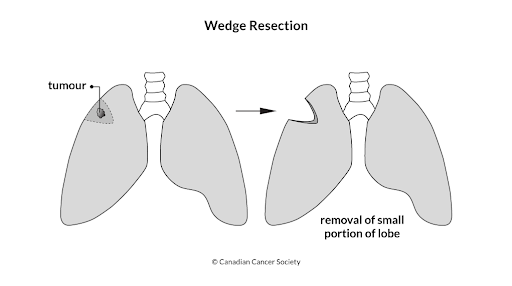
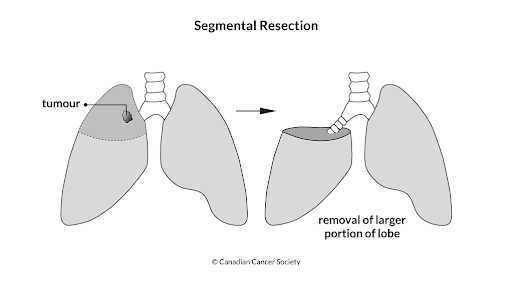
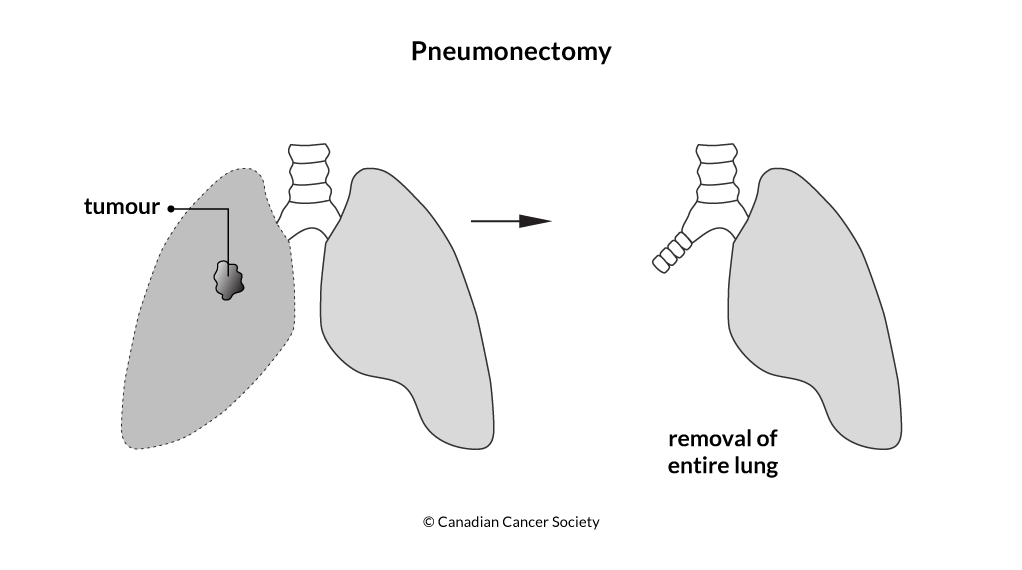
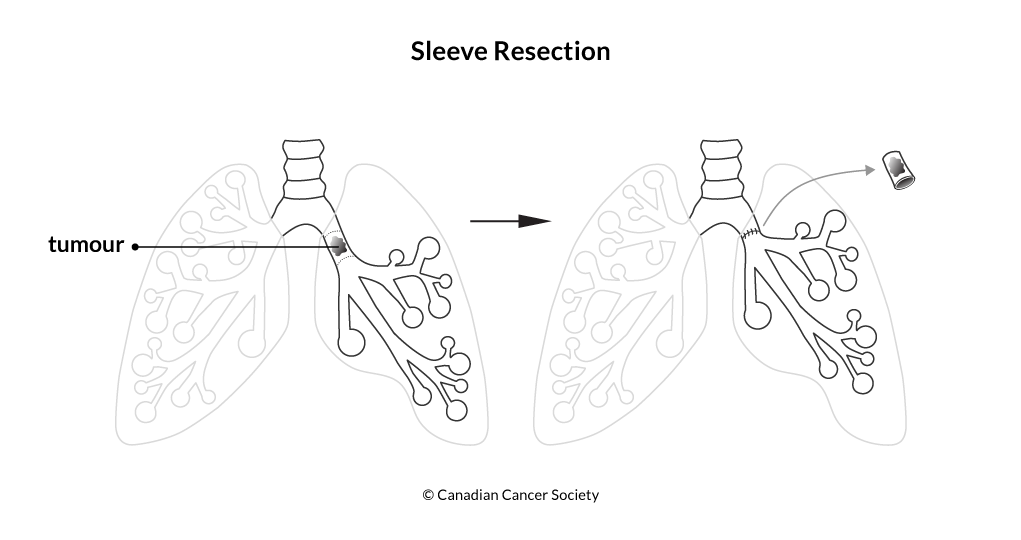
Операція
Операція може бути запропонована при раку легені, якщо пухлина може бути повністю видалена і якщо Ваш загальний стан дозволяє виконати операцію. Ви напевно задаєтесь питанням «Скільки ж коштує операція на рак легенів?». Ціна операції на рак легенів і тип хірургічної операції на рак легенів залежить в основному від розміру пухлини, її місцезнаходження і ступеня поширення в легені. При плануванні операції фахівцями враховуються фактори, такі як ваш вік, загальний стан здоров'я і наскільки добре працюють ваші легені. Лімфатичні вузли видаляються при всіх видах хірургічного втручання.
Хіміотерапія
Більшості хворих на різних стадіях показана хіміотерапія - лікування за допомогою лікарських препаратів, що руйнують тканини пухлини. Вона буває:
неоад'ювантною - призначається перед операцією, щоб зменшити розмір пухлини й обсяг втручання;
ад'ювантною - призначається після операції, щоб знищити залишки клітини пухлини та знизити ризик рецидиву.
На 3 і 4 стадіях хворих лікують тільки за допомогою хіміотерапії.
Променева терапія
Зовнішня променева терапія може використовуватися при раку легені, який не може бути видалений хірургічним шляхом, або якщо Ваш загальний стан не дозволяє виконати операцію або відмовляєтеся від операції.
Існує кілька різних типів зовнішньої променевої терапії, що застосовується при раку легені, в тому числі тривимірна зовнішня променева терапія (3D-CRT), променева терапія з модуляцією інтенсивності (IMRT) і стереотаксична променева терапія тіла (SBRT).
Хіміопроменева
Хіміотерапію іноді поєднують з променевою терапією для лікування раку легенів. Це називається хіміопроменевою терапією. Хіміопроменева терапія пропонується тільки в тому випадку, якщо Ваше самопочуття дозволяє проходити обидва курси лікування одночасно.
Таргетна терапія
Деяким людям з раком легенів проводиться таргетная терапія. Суттю даного методу лікування є вплив препаратів і речовин точно на механізми клітин пухлини, які сприяють її зростанню і поширенню.
Ендобронхіальна терапія
Ендобронхіальна терапія усуває закупорку, викликану раком всередині легені, і допомагає з такими симптомами, як проблеми з диханням, біль або кашель з кров'ю.
Кинути палити
Якщо ви курите, важливо кинути палити до операції, хіміотерапії або променевої терапії. Дослідження показують, що люди, які кинули курити до лікування раку легенів, мають більше шансів прожити довше, мають менший ризик побічних ефектів від лікування і нижчий ризик розвитку іншого раку.
Переваги проведення послуги у нас:
- У клініці «Добробут» в Києві працюють висококваліфіковані фахівці, які регулярно проходять курси підвищення кваліфікації.
- В практиці використовуються сучасні методи лікування.
- Перелік необхідних діагностичних і лікувальних процедур визначається строго індивідуально.
- Головною метою нашого центру є максимальне збереження якості життя пацієнта.
Як записатися?
Записатися на попередній огляд і ознайомитися з цінами можна на нашому сайті https://dobrobut.com/ або ж за допомогою цілодобового контакт-центру, контакти якого вказані на сайті клініки.
Список літератури
- Алла Астахова. Рак легкого: неизвестная территория. Интервью с исполнительным директором RUSSCO Ильей Тимофеевым. Блог о здравоохранении (15 февраля 2018).
- European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel (англ.) // CA: A Cancer Journal for Clinicians (англ.) русск., Biesalski, HK; Bueno de Mesquita B., Chesson A et al.
- CANCER FACT SHEETS.

